Chirurgie de l’Utérus
Du simple kyste au cancer de l’ovaire, en passant par la prise en charge de l’endométriose, nos chirurgiens vous assurent une prise en charge optimale.
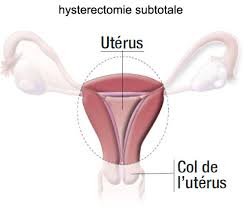
C’est l’ablation de l’utérus.
On parle d’hystérectomie totale lorsque l’on retire la totalité de l’utérus et du col de l’utérus.
On parle d’hystérectomie subtotale si on laisse en place le col de l’utérus.
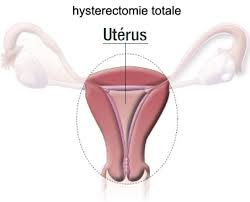
Lors de cette intervention, il est possible de retirer ou non les ovaires.
En général, on retire les trompes.
Techniques chirurgicales :
L’intervention peut être réalisée de plusieurs façons :
1- Hystérectomie vaginale :
L’intervention est alors réalisée par les voies naturelles et ne comporte pas d’incision abdominale.
L’anesthésie peut être totale ou loco-régionale.
Pour que cette technique soit réalisable, il faut réunir certaines conditions.
2- Hystérectomie laparoscopique :
L’intervention est réalisé par des petits orifices sur l’abdomen.
En fin d’intervention, l’utérus est extrait par les voies naturelles ou est coupé en petits morceaux (morcelé) et sorti par les petits orifices cutanés.
Les suites opératoires sont les mêmes que la voie vaginale
Pour ces 2 techniques, l’hospitalisation est en générale de 1 à 2 jours.
Il n’y a pas de sonde urinaire, on se lève et mange le soir de l’intervention.
La convalescence à prévoir et d’environ un mois.
3- Hystérectomie abdominale :
Dans certain cas l’ouverture abdominale est nécessaire.
C’est le cas notamment des utérus de très gros volume.
On utilise alors, en général, une incision transversale (comme une césarienne).
Les suites opératoires sont alors plus longues, 3 à 4 jours d’hospitalisation et les douleurs un peu plus importantes.
Un traitement antalgique adapté sera administré par les veines utilisant généralement des dérivés de la morphine.
La convalescence est également de 1 mois.
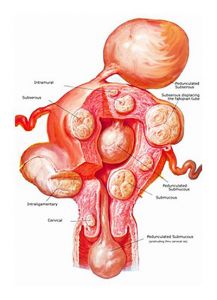
C’est une affection fréquente qui touche de nombreuses femmes généralement vers la quarantaine mais qui peut également se développer plus tôt.
Les fibromes ne sont pas dangereux mais ils peuvent parfois être responsables de symptômes tels que des règles abondantes (méno-métrorragies), une pesanteur pelvienne, des douleurs et des envies d’uriner fréquentes …
Chez les femmes jeunes, les fibromes peuvent également être responsables d’infertilité en raison de leur position et de la modification de la vascularisation de l’utérus qu’ils entraînent.
Dans ces différents cas, il peut être indiqué de réaliser une myomectomie, c’est à dire l’exérèse des fibromes tout en conservant l’utérus.
Une IRM est généralement pratiquée avant ce geste. Elle permet de bien repérer les fibromes et de les caractériser.
Cette intervention est généralement pratiquée par laparoscopie.
Les fibromes sont alors morcelés pour permettre leur extraction par les petits orifices cutanés.
Les suites opératoires sont généralement simples avec une hospitalisation de 1 à 2 jours et une convalescence de 2 à 4 semaines. Parfois, en raison du volume, de la position ou du nombre de fibromes, l’intervention est réalisée par laparotomie transversale (comme une césarienne).Les suites sont alors plus longues, 3 à 4 jours d’hospitalisation et plus douloureuses. Des antalgiques par voie intraveineuse sont nécessaires
Il n’y a pas de bénéfice pour les grossesses futures à réaliser l’une ou l’autre technique, on privilégiera donc la laparoscopie le plus souvent.
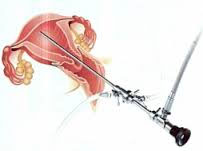
1- Hystéroscopie diagnostique :
Le but est de visualiser directement la muqueuse utérine et de faire un diagnostic. On complète généralement ce geste par un curetage biopsique qui permet d’analyser les anomalies objectivées.
2- Hystéroscopie interventionnelle ou opératoire :
Le but est alors le traitement des anomalies de la muqueuse utérine.
Des instruments sont introduits sur l’hystéroscope et permettent de couper et coaguler.
On peut ainsi enlever des polypes et des fibromes qui sont dans la cavité.
On peut également coaguler la totalité de la muqueuse utérine en cas de saignements fonctionnels.
Ces interventions sont généralement réalisées en ambulatoire et ne nécessitent pas de convalescence.
’est l’ablation chirurgicale d’une partie du col de l’utérus.
1- Indications :
Cette intervention est proposée en cas d’anomalies du col utérins appelées dysplasies.
Ces anomalies peuvent être surveillées lorsqu’elles sont de bas grade et doivent être opérées lorsqu’elles sont de haut grade.
Ces anomalies sont dépistées par le frottis du col(PAP test), localisées par la colposcopie et diagnostiquées par la biopsie.
En l’absence de traitement, ces lésions peuvent évoluer après plusieurs années vers un cancer du col de l’utérus : elles peuvent donc être considérées comme des lésions pré-cancéreuses.
L’intervention a deux objectifs principaux :
Diagnostique : elle permet de confirmer le type exact de lésion et son étendue
Thérapeutique : elle permet l’ablation complète des lésions dysplasiques et donc d’éviter l’évolution vers un cancer du col de l’utérus.
2- Technique chirurgicale :
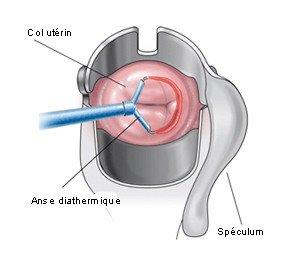
Un fil métallique parcouru de courant électrique permet de couper et de coaguler en même temps.
Le geste dure en général une dizaine de minutes.
Il est en général réalisé en hôpital de jour.
Les suites opératoires sont généralement simples. Un saignement survient souvent dans les quelques jours après l’intervention (jusqu’à 10 jours). Il s’agit de la chute d’escarre qui correspond à la tombée de la croûte de la cicatrice. Parfois ce saignement peut être important et nécessité un tamponnement par une compresse ou au maximum, une reprise opératoire pour réaliser l’hémostase.
La sténose, ou rétrécissement du col peut nécessiter parfois une dilatation en cas de gène à l’évacuation des règles. Le risque pour les grossesses futures est très faible. Une prochaine grossesse nécessitera néanmoins un suivi adapté.